|
Les effets
de l’alcool : III.
L’alcool et le système nerveux
A.
Approche biologique
Observations
 L’ivresse
qui suit l’alcoolisation peut être caractérisée par un état
d’excitation psychique et d’incoordination pouvant aller
jusqu’au coma (coma éthylique). Cet état se traduit par des
difficultés d’équilibration, de l’instabilité affective, une
perte de maîtrise volontaire et de la lucidité perceptive et
mentale. Ainsi, la concentration de l’individu en état d’ébriété
s’amenuise graduellement ; son jugement est également ralenti.
L’alcool modifie sa vision de la réalité. En outre, ses sens et
certaines fonctions cérébrales (le discours, la mémoire, et
l’intelligence) sont affectées. Nous pouvons également remarquer
des effets euphoriques : l’alcool étant un dépresseur, il
diminue les tensions et les inhibitions. On donc peut constater des
effets déshinibiteurs, euphorisants et sédatifs. Cependant,
l’alcool augmente l’agressivité et à long terme, l'alcoolo-dépendance
majore les craintes, les peurs et l'anxiété, les effets
pharmacologiques de l'alcool s'inversant lors de l'alcoolisation
chronique du fait de l'adaptation progressive du système nerveux
central.
L’ivresse
qui suit l’alcoolisation peut être caractérisée par un état
d’excitation psychique et d’incoordination pouvant aller
jusqu’au coma (coma éthylique). Cet état se traduit par des
difficultés d’équilibration, de l’instabilité affective, une
perte de maîtrise volontaire et de la lucidité perceptive et
mentale. Ainsi, la concentration de l’individu en état d’ébriété
s’amenuise graduellement ; son jugement est également ralenti.
L’alcool modifie sa vision de la réalité. En outre, ses sens et
certaines fonctions cérébrales (le discours, la mémoire, et
l’intelligence) sont affectées. Nous pouvons également remarquer
des effets euphoriques : l’alcool étant un dépresseur, il
diminue les tensions et les inhibitions. On donc peut constater des
effets déshinibiteurs, euphorisants et sédatifs. Cependant,
l’alcool augmente l’agressivité et à long terme, l'alcoolo-dépendance
majore les craintes, les peurs et l'anxiété, les effets
pharmacologiques de l'alcool s'inversant lors de l'alcoolisation
chronique du fait de l'adaptation progressive du système nerveux
central.
|
+ ou -
0.3
grammes
+ ou -
1.5
grammes
|
Troubles
de la
perception
|
- Prévision
et estimation des distances rendues difficiles
- Moins
bonne adaptation à l'obscurité
- Angle
visuel diminué
- Trouble
du sens de l'équilibre
|
|
Trouble
de la
concentration
|
|
|
Troubles
de la motricité
|
- Diminution
de la rapidité d'exécution, de la coordination des
mouvements et de la stabilité du comportement
- Ralentissement
des réactions complexes et augmentation du temps de réaction
|
|
Modifications
des
attitudes et de la personnalité
|
- Vigilance
amoindrie
- Surestimation
de ses propres aptitudes et sous-estimation des risques
- Agressivité
- Manque
de maîtrise de soi
|
|
Trouble
de la
motricité
|
- Coordination
des mouvements rendue difficile
|
Comment
l’éthanol agit-il sur le comportement de l’individu en état d’ébriété ?
Quels
sont les effets de l’alcool sur le système nerveux à l’échelle
cellulaire?
Hypothèses
L’alcool
est liposoluble et miscible dans l’eau, ce qui lui permet de pénétrer
les plus petites barrières de l’organisme. Il peut ainsi passer à
travers les membranes des cellules, et peut aussi troubler le système
de neurotransmission.
Expérimentation
La
plupart des drogues interfèrent directement avec les systèmes de
neurotransmission du cerveau et l'alcool ne fait pas exception. Il
agit notamment sur des récepteurs du GABA, du glutamate, de la sérotonine
et de l'acétylcholine. En outre, l'alcool désorganise les membranes
cellulaires car les phospholipides qui en constituent la trame sont
solubles dans l'alcool. C'est cette propriété que nous allons démontrer.
Dispositif
expérimental
On
dispose dans 4 bechers 5 tranches de carotte épluchée.
Becher A : S(A) = 40mL d’eau (témoin)
Bescher B : S(B) = 35mL d’eau + 5mL d’alcool
Bescher C : S(C) = 30mL d’eau + 10mL d’alcool
Bescher D : S(D) = 20mL
d’eau + 20mL d’alcool
Toutes les solutions sont initialement incolores et transparentes.
Les bechers sont recouverts de film aluminium ou de film étirable
pour éviter l’évaporation.
 Résultats
(après 7 jours) Résultats
(après 7 jours)
Les
solutions S(B), S(C), S(D) présentent une couleur orange due aux
pigments (carotène) contenus dans les cellules de carotte. La
coloration est d’autant plus orange que la concentration d’alcool
est plus élevée. En effet, la membrane des cellules de carotte
est d’autant plus désorganisée que la concentration en alcool est
plus élevée et la fuite des pigments hors des cellules est
d’autant plus importante qu’il y a plus de membranes désorganisées.
L'intensité de la coloration traduit donc l'action toxique croissante
sur les membranes en fonction de la concentration.
En savoir plus...
Théories
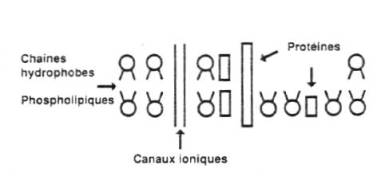
La
théorie membranaire
L'alcool
agit au plus profond des cellules et notamment dans les membranes
plasmiques. Ces membranes sont très importantes car elles règlent les
échanges intercellulaires, et pourtant elles sont très facilement pénétrables.
La
molécule d'alcool est liposoluble : elles peuvent donc pénétrer la
membrane des cellules (puisqu'elles sont constituées de phospholipides) et
s'intercaler entre les deux couches phosholipiques.
La
désorganisation de cette membrane provoque une augmentation de la fluidité
et un accroissement de son épaisseur (plus précisément, il y a
modification spatiale des protéines). Cela se manifeste concrètement par
le phénomène de tolérance : on a besoin d'absorber plus d'alcool pour
obtenir les mêmes effets.
Pour
finir, l'alcool est miscible dans l'eau, et par conséquent toutes
les cellules subissent ces modifications membranaires, y compris les
neurones...
D'ailleurs
ces neurones, qui sont tout de même des cellules importantes de
l'organisme, ne sont pas seulement attaqués au niveau de leurs membranes
cellulaires : l'éthanol agissant aussi sur les neurotransmetteurs.
La
théorie des neurotransmetteurs
Fonctionnement
de la neurotransmission (passage de l'influx nerveux) :
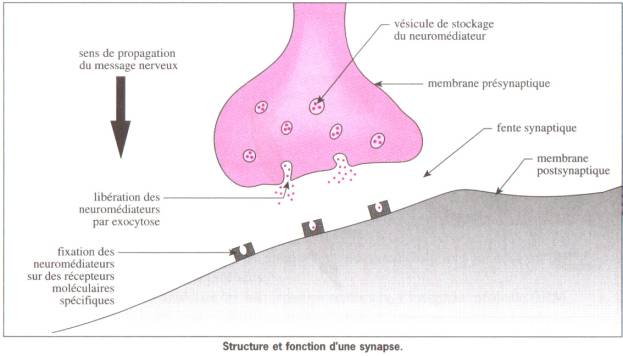
Lors
du passage de l'information entre deux neurones, des neurotransmetteurs vont
être libérés (dans ce qu'on appelle l'espace synaptique) du neurone présynaptique
vers le neurone postsynaptique.
Citons
par exemple : Acétylcholine, Dopamine, GABA, Enképhalines, Endorphines
 Le
problème est que l'éthanol a de nombreux effets réellement néfastes sur
le système de neurotransmission : Le
problème est que l'éthanol a de nombreux effets réellement néfastes sur
le système de neurotransmission :
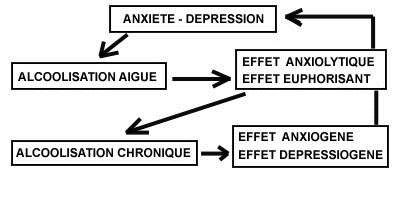
Il
peut modifier quantitativement ces neurotransmetteurs, notamment pour le
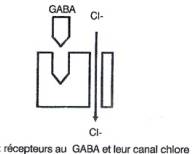
GABA (un neurotransmetteur important : 25 à 40% des synapses) :
- augmentation,
stimulation du GABA => euphorie, déshinibition
- diminution
de la sensibilité des récepteurs au GABA
qui réagissent par l’ouverture d’un canal chlore
(alcoolisation chronique) => phénomène d'adaptation, nécessite le
retour de l'alcool
- "hypogabaergie"
en cas d'arrêt de l'alcoolisation => syndrome de sevrage
 Il
peut aussi les modifier qualitativement ce qui entraîne la formation de
faux-neurotransmetteurs qui ont des similitudes avec les opiacés (effet
"morphine-like") : le salsolinol par exemple Il
peut aussi les modifier qualitativement ce qui entraîne la formation de
faux-neurotransmetteurs qui ont des similitudes avec les opiacés (effet
"morphine-like") : le salsolinol par exemple
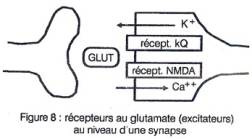
On retrouve des phénomènes similaires (inhibition, augmentation du nombre,
hyperexcitabilité en cas de sevrage) avec les récepteurs au glutamate.
Concrètement,
toutes ces attaques de l'éthanol sur les cellules de notre organisme vont
avoir des effets dangereux, voire mortels pour le consommateur.
B.
Approche pathologique
L’alcoolisme
représente environ une cause directe ou indirecte de 15 à 25% des
hospitalisations et d’environ 35 000 décès par an en France. Ainsi, l'alcoolisation
chronique est considérée comme la troisième cause de démence chez
les malades hospitalises et apparaît
comme la premier cause d'épilepsie tardive de l'adulte. En outre,
l'alcool est un facteur de risque d'accidents vasculaires cérébraux,
notamment d'infarctus cérébral et d'hémorragie cérébrale.
Plusieurs
mécanismes peuvent expliquer les effets de l’alcool sur le système
nerveux. L’alcool se fixe sur les phospholipides de membrane, entraîne
une dysfonction des canaux ioniques, se fixe sur les récepteurs
notamment du système gabaergique et glutamaergique. Les complications
neurologiques de l’alcoolisme résultent des effets toxiques propres
de l’alcool, des carences associées et des conséquences indirectes
par l’atteinte d’autres fonctions (hépatique, cardiaque,
coagulation) ou les troubles induits (ex : traumatismes,
accidents).
Perturbation des cycles
de sommeil
L'alcool
a une action négative a la fois sur la qualité du sommeil, et, pendant
la journée, sur la vigilance. Les effets de l'alcool sur le sommeil et
la vigilance sont d'autant plus complexes à définir qu'ils varient
considérablement selon les individus.
L'alcool
semble accélérer la phase d'endormissement, du moins chez les sujets
qui ont tendance à ne pas s'endormir immédiatement. En revanche, ses
effets négatifs surviennent plus tard et agissent sur la qualité et la
dure du sommeil. Le sommeil, processus complexe, se caractérise par une
alternance de sommeil profond, dit paradoxal, durant lequel le sujet rêve,
et de sommeil lent. La bonne succession de ces deux phases de sommeil
est une des conditions essentielles a l'équilibre d'une personne.
L'alcool agit en perturbant ou interrompant la séquence sommeil
profond/sommeil léger. Ainsi, les personnes alcooliques, mais également
certaines personnes qui ont cesse de boire, se plaignent de sommeil
tourmente et agite, de rêves inquiétants, et d'insomnies.
Les
effets négatifs de l'alcool se prolongent tard dans la nuit, alors même
que l'alcool a été éliminé. Ce phénomène n'est pas spécifique a
l'alcool et se retrouve avec d'autres produits sédatifs. Le ronflement
est anormalement fréquent lors de l'absorption de boissons alcoolisées
le soir, avant de se coucher. Ceci s'explique par l'effet relaxant de
l'alcool sur les muscles pharyngés.
Un
sommeil perturbe, ou des privations de sommeil exacerbent les effets sédatifs
de l'alcool pendant la journée. Une dose d'alcool consommée tard dans
la soirée va amoindrir sensiblement les performances du sujet
(vigilance, dextérité, ...) jusque dans les premières heures de la
matinée. En provoquant une accumulation de mauvaises nuits de sommeil,
l'alcool finit par compromettre également la bonne alternance éveil/sommeil,
autre condition essentielle de l'équilibre. Ainsi, les effets négatifs
de l'alcool sur le sommeil ont une répercussion sur les performances du
sujet pendant la journée.
L'action
sédative de l'alcool s'exerce à des degrés variables sur la vigilance
qu'elle affaiblit, et provoque une diminution des performances. Cette
action est particulièrement perceptible chez les sujets en manque de
sommeil ou de tendance apathique. Il semble que l'alcool, même consommé
à dose modérée, diminue les facultés d'éveil des individus, au
point de compromettre ses aptitudes à conduire, non seulement dans les
heures mais parfois dans les jours qui suivent son absorption.
L’intoxication
alcoolique aiguë
L’ivresse
est la conséquence de l’action de l’alcool sur la substance réticulée,
le cervelet et le cortex, et les noyaux vestibulaires. L’ivresse
ordinaire s'accompagne généralement d'une phase d'excitation avec
euphorie, libération des freins sociaux, chez un patient logorrhéique
(trouble du langage) quelquefois agressif ; à la phase d'ébriété la
démarche devient instable, la parole devient bredouillante. Il existe
également des troubles végétatifs : nausées, diarrhée,
vomissements. L’ivresse pathologique, quant à elle, est une ivresse
excitomotrice avec un comportement impulsif, violent, destructeur. Elle
est associée parfois à des hallucinations et délire, et est suivie
d’un sommeil profond. Le traitement est principalement composé de sédatifs.
La
consommation d'une très forte quantité d'alcool peut provoquer un coma
éthylique. Il s'agit d'un coma toxique ou métabolique, qui est fréquemment
associe à une hypotonie musculaire, une dépression respiratoire, une
hypotension et une hypothermie. Le traitement consiste principalement,
en unité de soins intensifs, a une réhydratation, a un apport
important en vitamines, en particulier en vitamines B1, a un réchauffement
progressif, si nécessaire. En cas de forte intoxication (alcoolémie
supérieure a 6 g/l), une épuration rénale peut être effectuée. Le
sujet se rétablit avec le traitement, les cas mortels étant extrêmement
rares.
Le syndrome de servage
L’alcool
agit comme antagoniste des récepteurs de GABA, le sevrage entraîne
donc une diminution de la transmission Gabaergique, avec pour conséquence
une hyperexcitabilité. Le sevrage correspond à un arrêt complet ou à
une diminution de la consommation. Le syndrome de sevrage, est donc lié
à la suspension brutale de l’intoxication ; des symptomes mineurs
initiaux peuvent apparaître 6 à 8 heures après la dernière
absorption : instabilité, anxiété, tremblements, nausées. Si le
sevrage se poursuit (après les 48-96 heures après le dernier verre)
les troubles se majorent et s'installe le delirium tremens, affection
gravissime. Il est caractérisé par de l’agitation (parfois crise
convulsive généralisée), un état confusionnel, des hallucinations
terrifiantes (essentiellement auditives), des tremblements, et des
troubles du sommeil, une désorientation temporo-spatiale, la
non-reconnaissance des personnes de l'entourage, troubles de la mémoire,
épilepsie. Le
décès ou de lourdes séquelles neurologiques surviennent en l'absence
d'intervention médicale.
Dès
son arrivée a l'hôpital, le sujet est réhydraté par de fortes doses
de sérum physiologique perfuse par voie intra-veineuse. Des
tranquillisants, des hypnotiques, des neuroleptiques sédatifs et des
vitamines du groupe B lui seront également administres. Après
traitement de la crise de delirium tremens, la personne devra impérativement
suivre une cure de sevrage, exclusivement en milieu hospitalier.
De
nos jours, le delirium tremens se manifeste rarement, grâce à un
traitement précoce des personnes alcooliques.
La
démence
L'alcoolisation chronique est considérée comme la troisième
cause de démence chez les malades hospitalises. En l'absence de
traitement, elle peut conduire progressivement a une détérioration
psychique globale.
Les
tests psychologiques montrent qu'une consommation quotidienne de moins
de 60 g/jour, par rapport à une consommation nulle, entraîne des
perturbations sur la mémoire, l'apprentissage, la vitesse
psychomotrice, l'appréciation de l'espace, la capacité de raisonnement
et le raisonnement complexe.
L'alcoolisation
chronique peut affecter :
-
les
processus intellectuels : déficit du jugement, troubles de la mémoire
importants, imprécision des idées, obnubilation et désorientation,
-
les
processus affectifs, la conscience morale et sociale : indifférence
aux responsabilités, déchéance pouvant amener à des actes délictueux.
Les
troubles de la mémoire et du jugement s'expliquent soit, dans les cas
les plus graves (cf. syndrome de Korsakoff) par un déficit en vitamine
B1, soit par une toxicité directe de l'alcool sur les neurones.
Les
lésions cérébrales impliquées dans ces troubles sont longtemps réversibles
en cas d'abstinence, voire en cas de diminution de la consommation (10
g/j).
L’épilepsie
alcoolique
L'alcoolisme
apparaît comme la première cause d'épilepsie tardive de l'adulte. Les
personnes alcooliques peuvent présenter des crises d'épilepsie liées
au sevrage, ou, dans une moindre fréquence, a une ivresse.
Les
crises épileptiques des personnes alcooliques sont dans 20 a 40 % des
cas liées au sevrage. Celles directement liées à une intoxication
aiguë (ivresse) ne représentent que 1 a 2 % des crises convulsives
chez les alcooliques.
Les
causes epileptogenes classiques sont principalement les traumatismes crâniens,
les accidents vasculaires cérébraux, certains médicaments tels que
les antituberculeux et les antidépresseurs, etc... Environ 5 % de la
population générale manifestent une seule crise d'épilepsie dans leur
vie, sans cause identifiable.
Lorsqu'une
cause epileptogene est connue chez un alcoolique, celui-ci peut suivre
un traitement chronique anti-epileptique, a condition qu'il observe une
abstinence complète. En effet, l'arrêt de la prise de médicaments
combine a la consommation d'alcool augmente le risque de crises épileptiques.
L’amblyopie alcoolique
Pathogenèse :
Cette atteinte se caractérise par une vision trouble et des scotomes.
Beaucoup d’éléments permettent de penser que l’étiologie de
l’amblyopie alcoolique serait une carence nutritionnelle. Les
vitamines sont les plus touchées. La thiamine (Vitamine B1) a fait
l’objet d’une attention particulière par rapport à l’amblyopie
alcoolique. Elle provoque une dégénérescence généralisée du nerf
optique et des bandelettes optiques. Certains chercheurs pensent que la
carence nutritionnelle en acides aminés sulfurisés, acide folique,
vitamines B12, thiamine et riboflavine provoque une diminution de la méthionine,
ce qui entraînerait une altération de la neurotransmission, une démyélinisation
et une mort cellulaire du nerf optique.
Le
patient présente une diminution de l’acuité visuelle bilatérale,
non accompagnée de douleur, survenant entre deux semaines et plusieurs
années après l’abus chronique d’alcool.
Lorsque
la maladie reste non traitée sur plusieurs années, l’atrophie peut
entraîner un défaut de vision des couleurs, en particulier le vert et
le rouge.
Le
traitement consiste en : l’administration de thiamine et/ou de
complexe vitaminique B, l’instauration d’une alimentation équilibrée
et l’arrêt de l’alcool. Il a été observé que la thiamine et le
complexe vitaminique B améliorent l’acuité visuelle en cas
d’amblyopie. Cette amélioration de la vision s’observe même
lorsque la consommation d’alcool subsiste. La réussite du traitement
dépend de l’état mental du patient, de sa motivation et du degré de
perte de l’acuité visuelle.
Les neuropathies
La neuropathie aiguë, provoquée par la toxicité directe et les
carences (parfois la dénutrition), est rare. Elle entraîne cependant
une paralysie douloureuse amyotrophiante.
La ployneuropathie est secondaire à un mécanisme mixte de
toxicité lié à l'éthylisme chronique et surtout de carence
nutritionnelle en particulier polyvitaminique (B1, B2, PP). Elle touche
environ 10% des alcooliques. Dans la forme habituelle, il s'agit d'une
polyneuropathie sensitivomotrice d'installation chronique, mais on peut
observer une décompensation aiguë à l'occasion d'une infection
intercurrente, une diète alimentaire. Le déficit moteur intéresse les
releveurs du pied de façon bilatérale, les troubles sensitifs sont le
plus souvent présents avec une topographie en chaussette ; des douleurs
à type de crampes, de brûlures sont fréquentes ; s'y associent des
troubles trophiques. D'autres aspects cliniques peuvent être rencontrés
avec des formes à prédominance sensitive ou à l'inverse motrice
La
neuropathie optique est liée à une atteinte carentielle marquée
polyvitaminique mais surtout B1 et à une atteinte toxique en
particulier liée au tabagisme souvent associé.
Sur le plan clinique on observe une baisse progressive sur quelques
semaines, ou quelques mois de l'acuité visuelle (dyschromatopsie également
constatée). L'examen ophtalmologique confirme la baisse bilatérale et
symétrique de l'acuité visuelle, avec un scotome centro-caecal, une pâleur
papillaire. Le traitement consiste en une alimentation équilibrée
associée à une vitaminothérapie et un sevrage.
L’atrophie cérébelleuse
L’atrophie
cérébelleuse est une complication fréquente de l'alcoolisme par
carence et effet toxique mais dont le mécanisme n'est pas déterminé.
Il s'agit d'une atrophie localisée du vermis et des hémisphères cérébelleux.
Elle
concerne surtout l'homme, autour de 50 ans, elle se manifeste par :
·
des troubles de la
marche liés à une atteinte cérébelleuse statique ; l'atteinte cinétique
est plus discrète.
·
d'installation
insidieuse en quelques semaines, favorisée par les périodes de
restriction alimentaire. La décompensation peut aussi être brutale
favorisée par une infection intercurrente, un syndrome de sevrage.
·
aux membres supérieurs
l'atteinte est plus discrète.
Le
scanner montre une atrophie du cervelet
souvent associée à une atrophie corticale.
L’encéphalopathie de
Gayet-Wernicke
L’encéphalopathie de Wernicke est une
encéphalopathie carentielle liée à un déficit en thiamine (vitamine
B1), secondaire à l'éthylisme chronique à la fois par défaut
d'apport (dénutrition), par défaut d'absorption lié aux troubles
gastro-intestinaux, défaut de stockage hépatique ; elle peut être
favorisée par un apport de glucose important lors d'une réhydratation
sans apport en vitamine B1 dans le même temps.
Les lésions siègent dans la région périaqueducale, dans le plancher
du 3è et 4è ventricule et surtout on note une atteinte privilégiée
des tubercules mamillaires (lésions mixtes neuronales, vasculaires et
gliales). 3 ordres de signes neurologiques sont associés à des degrés
variables :
* des troubles psychiques : confusion mentale, quelquefois
ralentissement idéomoteur avec hypersomnie. On constate également des
troubles de la mémoire.
* troubles de la marche : liés essentiellement à un syndrome cérébelleux
; peuvent être aggravés par une polyneuropathie ; marche instable avec
élargissement du polygone, déséquilibre.
* signes oculaires.
Quand
le traitement (polyvitaminothérapie (PP, B6 et surtout B1) et réhydratation)
est trop tardif, il existe un risque de mort subite.
Le
syndrome de Korsakoff
Il s'agit d'un syndrome
clinique associant :
- une amnésie essentiellement antérograde, sans démence associée.
- des fabulations
- des fausses reconnaissances
- une anosognosie.
Il est secondaire à des lésions bilatérales non nécessairement symétriques
du circuit hippocampo-mamillo-thalamique ; l'étiologie la plus fréquente
est l'alcoolisme chronique par le biais d'une carence en thiamine. La
symptomatologie s'installe progressivement et dans 80% des cas il succède
à une encéphalopathie de Wernicke traitée trop tardivement. Il existe
d'autres étiologies : tumorale, ischémique, traumatique.
L’encéphalopathie
pellagreuse
Il
s'agit d'un syndrome carentiel complexe dont la carence en vitamine PP
(acide nicotinique) est un facteur essentiel ; c'est une complication
rare de l'éthylisme chronique favorisée par une dénutrition
importante. Le diagnostic est uniquement clinique avec une
symptomatologie qui associe :
- une confusion mentale progressive
- une rigidité extrapyramidale très importante
- des signes digestifs : vomissements, mais surtout diarrhée chronique
- des signes cutanés.
Le traitement est surtout préventif avec apport de la vitamine PP chez
les éthyliques carenciés.
La maladie de
Marchiava-Bignami
C’est une maladie très rare dont le sujet type est l’homme
éthylique chronique entre 30 et 70 ans. Sa pathogénie n’est pas
connue ; elle correspond à les lésions de démyélinisaton du
corps calleux.
On observe 2 formes cliniques :
·
une forme aiguë
avec coma, crises comitiales, troubles psychiques.
·
une forme chronique
: associant une démence progressive, une astasie-abasie, une
hypertonie, des signes de dysconnexion interhémisphérique.
Autres
complications
Le patient alcoolique est exposé à
souffrir de complications générales notamment infectieuses, en
l’occurrence neurologiques telle la méningite tuberculeuse.
L’alcoolisme provoque de nombreux troubles neurologiques aussi
bien centraux que périphériques, aigu ou chroniques. De nombreuses
complications peuvent néanmoins être prévenues en assurant un complément
en vitamines (B1, B6, B12, folates et PP), notamment B1 chez un patient
alcoolique et dénutri. |
![]()









